- Группы риска повышенного холестерина
- Нормы холестерина в крови у мужчин по возрасту
- Изменение уровня холестерина по годам у мужчин
- «Суперпродукты» против атеросклеротических «бляшек»
- Измерение уровня холестерина: общие нормы
- Взаимосвязь холестерина с сердечно-сосудистыми заболеваниями
- Показания к назначению анализа
- Триглицериды
- Проявления атеросклероза
- Причины повышенного, пониженного холестерина
- Факторы риска: почему уровень холестерола растет
- Миф №7. Существуют продукты, снижающие уровень холестерина в крови
- Как подготовиться к липидограмме
- Когда начинать следить за холестерином?
- Страдают ли дети от повышенного холестерина?
- Норма холестерина у женщин
- Миф №8. До 40 лет анализы на холестерин можно не делать
- Холестерин: хороший, плохой, общий
- Другие исследования при повышенном холестерине
- Миф №5. Гиперхолестеринемия не лечится
- Аполипопротеины
- Кому необходимо контролировать содержание холестерина
- Весь ли холестерин одинаковый?
- Зачем уровень холестерина регулярно проверяется?
- Коэффициент атерогенности
- Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
Группы риска повышенного холестерина
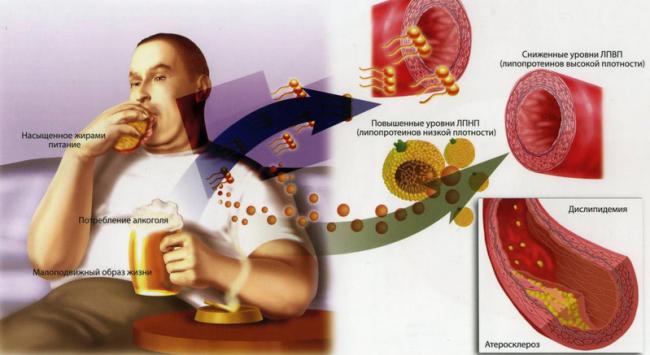
было показано, что гиперхолестеринемия чаще встречается у людей, которые:
- употребление в пищу большого количества животных жиров;
- немного подвигаться;
- у меня избыточный вес;
- злоупотребление алкоголем;
- дым;
- длительный прием некоторых лекарственных препаратов (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопа).
У мужчин после 40 лет и у женщин после 50 лет проводится скрининг-тест на холестерин крови (норма указана в таблицах выше). Это один из факторов, которые учитываются при расчете абсолютного риска сердечно-сосудистых заболеваний.
Мнение доктора Питание при низком холестерине. Можно есть любую кашу. Если молочные белки плохо переносятся, их можно варить на воде, но лучше использовать молоко наполовину с водой. В молоке, особенно в хранящемся, мало холестерина, а организму нужен белок. В готовую кашу можно добавить 1/2 чайной ложки натурального масла без растительных жиров. Так можно есть 2-3 раза в неделю. В остальные дни кашу следует заправить растительным маслом. Сегодня оливковое масло считается самым полезным с точки зрения холестерина. Также можно использовать подсолнечник обыкновенный, облепиху, верблюжью. Не используйте рапс. Салаты также следует заправлять 10% маслом или сметаной вместо майонеза.
Высокий и очень высокий абсолютный риск означает, что в ближайшие несколько лет человек может страдать от серьезных и даже смертельных заболеваний сердца и сосудов.
Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемическая болезнь сердца (проводится терапия и консультация кардиолога);
- атеросклероз нижних конечностей;
- ожирение;
- людям, склонным к тромбозам;
- хроническое заболевание почек;
- гипертония;
- хроническое заболевание почек;
- гипертония;
- сахарный диабет (лечится у эндокринолога);
- коллагеновые заболевания (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и коррекции лекарств по мере их повышения.
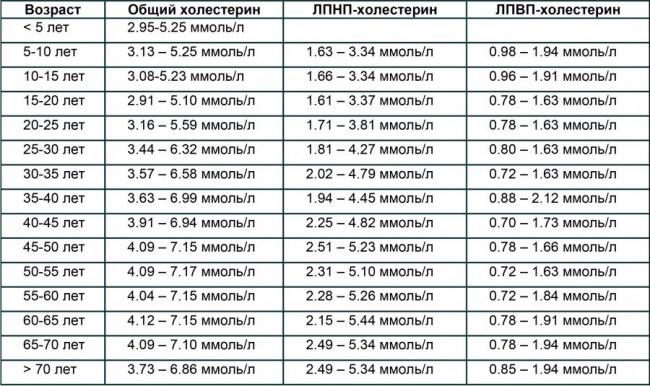
Нормы холестерина в крови у мужчин по возрасту
| Возраст | Общий холестерин | Холестерин ЛПНП | Холестерин HDL |
| <5 лет | 2,95-5,25 ммоль / л | ||
| 5-10 лет | 3,13-5,25 ммоль / л | 1,63–3,34 ммоль / л | 0,98–1,94 ммоль / л |
| 10-15 лет | 3,08-5,23 ммоль / л | 1,66–3,34 ммоль / л | 0,96–1,91 ммоль / л |
| 15-20 лет | 2,91-5,10 ммоль / л | 1,61–3,37 ммоль / л | 0,78–1,63 ммоль / л |
| 20-25 лет | 3,16-5,59 ммоль / л | 1,71–3,81 ммоль / л | 0,78–1,63 ммоль / л |
| 25-30 лет | 3,44-6,32 ммоль / л | 1,81-4,27 ммоль / л | 0,80-1,63 ммоль / л |
| 30-35 лет | 3,57-6,58 ммоль / л | 2,02-4,79 ммоль / л | 0,72–1,63 ммоль / л |
| 35-40 лет | 3,63-6,99 ммоль / л | 1,94-4,45 ммоль / л | 0,88-2,12 ммоль / л |
| 40-45 лет | 3,91-6,94 ммоль / л | 2,25-4,82 ммоль / л | 0,70-1,73 ммоль / л |
| 45-50 лет | 4,09-7,15 ммоль / л | 2,51-5,23 ммоль / л | 0,78–1,66 ммоль / л |
| 50-55 лет | 4,09-7,17 ммоль / л | 2,31-5,10 ммоль / л | 0,72–1,63 ммоль / л |
| 55-60 лет | 4,04-7,15 ммоль / л | 2,28-5,26 ммоль / л | 0,72-1,84 ммоль / л |
| 60-65 лет | 4,12-7,15 ммоль / л | 2,15-5,44 ммоль / л | 0,78–1,91 ммоль / л |
| 65-70 лет | 4,09-7,10 ммоль / л | 2,49-5,34 ммоль / л | 0,78-1,94 ммоль / л |
| > 70 лет | 3,73-6,86 ммоль / л | 2,49-5,34 ммоль / л | 0,85–1,94 ммоль / л |
Изменение уровня холестерина по годам у мужчин
Мужчины естественно менее защищены от атеросклероза, чем женщины. У них невысокий уровень эстрогена в организме, но они более склонны к вредным привычкам, которые увеличивают риск опасных заболеваний.
Уровень общего холестерина у мужчин:
- до 5 лет: от 2,95-5,25 ммоль / л;
- 5-10 лет: от 3,13 до 5,25 ммоль / л;
- 10-15 лет: от 3,08 до 5,23 ммоль / л;
- 15-25 лет: от 2,93 до 5,59 ммоль / л;
- 25-35 лет: от 3,44-6,58 ммоль / л;
- 35-40 лет: 3,78-6,99 ммоль / л;
- 40-50 лет: от 3,91 до 7,15 ммоль / л;
- 50-60 лет: от 4,09 до 7,17 ммоль / л;
- 60-70 лет: от 4,12 до 7,15 ммоль / л
- 70 лет и старше: от 3,73 до 7,86 ммоль / л.
Чем ближе уровень холестерина к нижней границе нормы, тем он безопаснее для сосудов и сердца. Регулярные признаки выше 5-6 ммоль / л сигнализируют о необходимости профилактики атеросклероза. Особенно важно следить за показателями у мужчин старше 50 лет. С этого возраста их рост ускоряется.
«Суперпродукты» против атеросклеротических «бляшек»
Ученые из Великобритании показали, что употребление определенных продуктов снижает уровень холестерина в крови у женщин старше 60 лет. Среди них и десерты. Тем, кто желает иметь здоровые сосуды, следует есть:
- орехи (хотя бы горсть, которая умещается на ладони в день);
- соевые продукты, бобы, молоко;
- овсяные хлопья, ячмень;
- фруктовые овощи;
- продукты, богатые «хорошими» жирами (красная рыба).
Самые опасные продукты содержат большое количество «плохого» холестерина. Это:
- сливочное и топленое масло;
- маргарин и сало;
- продукты с повышенным содержанием молочного жира (жирный творог, сливки, сметана не следует полностью исключать из рациона, а употреблять их следует с осторожностью);
- жирное мясо, особенно обработанное мясо (например, колбасы с высоким содержанием жира).
Это не означает, что здоровый человек не может употреблять эти продукты в умеренном количестве. Полностью отказываться от них должны только люди со значительно повышенным уровнем холестерина.
Измерение уровня холестерина: общие нормы
Для определения уровня холестерина в крови используется специальная единица измерения — миллимоль (ммоль). Рассчитайте количество ммоль на 1 литр биологической жидкости. Важно общее содержание холестерина, а также концентрация ХС-ЛПВП и ХС-ЛПНП по отдельности. Также важен уровень триглицеридов в крови, который используется для оценки риска атеросклеротических изменений в организме, нарушений жирового обмена и функции печени.
- Нормальный общий холестерин: 3-7,8 ммоль / л. В течение жизни он меняется в зависимости от возраста и гормонального статуса. Это средний показатель за всю жизнь, одинаковый для мужчин и женщин.
- Холестерин низкой плотности — «плохой» холестерин ЛПНП в идеале должен находиться в диапазоне 1,8–2,8 ммоль / л. Верхний предел для женщин составляет до 4,5 ммоль / л. Для мужчин — до 4,8 ммоль / л. Его предельный уровень составляет 5,7 ммоль / л.
- «Хороший» уровень LPVS высокой плотности обычно вдвое меньше «плохого»: 0,8–2,4 ммоль / л для женщин и 0,7–1,7 ммоль / л для мужчин.
- Чем выше уровень холестерина низкой плотности, тем серьезнее состояние здоровья. Особенно, если уровень хорошего плотного подключения ниже нормы:
- опасно регулярное повышение содержания ЛПНП до 4 ммоль / л и более;
- постоянное снижение ЛПВС до 0,7 ммоль / л также сигнализирует о нарушениях в организме.
- Триглицериды измеряются так же, как и другие показатели холестерина. Их норма в крови на протяжении жизни: до 2,2 ммоль / л. То же самое для мужской и женской половины человечества.
- Признаки нарушения:
- повышенный уровень триглицеридов: 2,3-5,6 ммоль / л;
- опасно высокий, сигнализирующий о заболевании: 5,7 ммоль / л и более.
Риск развития атеросклероза реален в любом возрасте, но молодые люди более защищены от него из-за высокой скорости обмена веществ. Их холестерин быстро расходуется гормонами и другими физиологическими процессами. Женщины защищены от эстрогена отложениями жировых бляшек в кровеносных сосудах. Однако при малоподвижном образе жизни, любви к нездоровой пище или наличии системных заболеваний холестерин также повышается у молодых людей. С годами его уровень растет еще быстрее.
Взаимосвязь холестерина с сердечно-сосудистыми заболеваниями
В течение полувека высокий уровень общего холестерина (ОХ) или холестерина липопротеинов низкой плотности (ЛПНП) считался ведущей причиной атеросклероза и сердечно-сосудистых заболеваний (ССЗ), а терапия статинами широко пропагандировалась для предотвращения сердечно-сосудистых заболеваний.
Однако все больше и больше людей осознают, что эти механизмы более сложны и что лечение статинами, особенно при использовании в качестве первичной профилактики, дает сомнительные преимущества.
В 2018 году Экспертный обзор клинической фармакологии опубликовал поистине революционное исследование 15 ученых со всего мира, которые поставили под сомнение связь между высоким уровнем холестерина и риском сердечно-сосудистых заболеваний.
Гипотеза о том, что высокий уровень общего холестерина (ОХ) вызывает сердечно-сосудистые заболевания (ССЗ), была выдвинута в 1960-х годах авторами Фрамингемского исследования сердца.
Однако в своем последующем 30-летнем исследовании, опубликованном в 1987 году, авторы сообщили, что «на каждое снижение ХТ на 1 мг / дл в год, наблюдалось увеличение коронарной смертности на 11% по всем причинам».
За несколько лет, прошедших после отчета Framingham Heart Study, многочисленные исследования показали, что повышенный уровень ОГ не связан с будущим риском сердечно-сосудистых заболеваний.
Например, австрийское исследование 2004 года с участием 67 413 мужчин и 82 237 женщин, за которыми наблюдали в течение многих лет, показало, что ОК слабо связан со смертностью от ишемической болезни сердца у мужчин, за исключением людей в возрасте 50-64 лет.
Кроме того, не было обнаружено связи между КТ и смертностью от других сердечно-сосудистых заболеваний, за исключением того, что низкий КТ был обратно пропорционален смертности от сердечно-сосудистых заболеваний у женщин старше 60 лет.
Сегодня общее мнение заключается в том, что общий холестерин не является наиболее полезным или точным предиктором ССЗ, и все больше внимания уделяется холестерину липопротеинов низкой плотности (ЛПНП).
Если высокий уровень «плохого» холестерина (ЛПНП) является виновником сердечно-сосудистых заболеваний, то у пациентов с ССЗ этот показатель должен быть выше нормы.
Однако в большом американском исследовании почти 140 000 пациентов с острым инфарктом миокарда уровни холестерина ЛПНП были ниже нормы при поступлении.
В другом исследовании с таким же выводом авторы решили еще больше снизить уровень ЛПНП у пациентов, но при последующем наблюдении через три года общая смертность среди пациентов с «плохим» холестерином ниже 105 мг / дл (2 ммоль / л) вдвое больше, чем у пациентов с более высоким уровнем ЛПНП.
было высказано предположение, что обратная причинно-следственная связь объясняет обратную связь между смертностью и холестерином ЛПНП; например, рак и инфекции могут снизить уровень плохого холестерина.
Однако более вероятное объяснение, по мнению авторов процитированного исследования, состоит в том, что сердечно-сосудистые заболевания могут быть вызваны инфекциями и что ЛПНП напрямую инактивируют почти все типы микроорганизмов и их токсические продукты.
С этим выводом согласуется наблюдение, что здоровые люди с низким уровнем «плохого» холестерина имеют повышенный риск как инфекционных заболеваний, так и рака. Последнее возможно, потому что микроорганизмы связаны почти с 20% всех видов рака.
Показания к назначению анализа
- Атеросклероз и связанные с ним заболевания сердечно-сосудистой системы, в частности ишемическая болезнь сердца (прогнозирование, оценка риска осложнений, диагностика).
- Заболевания печени и почек.
- Эндокринная патология (гипотиреоз, сахарный диабет).
- Отборочные экзамены.
Подготовка
Кровь рекомендуется сдавать утром, с 8 до 11 часов. Кровь берется натощак, после 10-12 часов голодания. Разрешено пить воду без газа и сахара. Накануне теста следует избегать пищевых перегрузок.
Триглицериды
Триглицериды — важнейший источник энергии для клеток, производные глицерина. Поступление триглицеридов в организм человека происходит с пищей, поэтому они синтезируются в жировой ткани, затем в печени и кишечнике. Какой уровень триглицеридов в крови человека напрямую зависит от возраста. Для диагностики атеросклероза, а также многих других заболеваний используется анализ триглицеридов. Семена растений, печень и жировая ткань содержат триглицериды, которые являются важной частью пищи человека.
Проявления атеросклероза
заранее предугадать, какие артерии могут стать жертвами атеросклероза, невозможно. Это исключительно зависит от того, где будет оседать и накапливаться холестерин. От этого зависит риск развития тех или иных заболеваний.
Причины повышенного, пониженного холестерина
У женщин и мужчин старше 40 лет избыток холестерина в крови может быть связан с генетическими дефектами липидного обмена, но чаще причина остается неизвестной. Факторы, повышающие уровень холестерина в крови, включают:
- заболевание печени, желчного пузыря;
- курить;
- опухоли поджелудочной железы, простаты;
- подагра;
- хроническая почечная недостаточность (здесь описаны причины и лечение заболеваний почек у женщин);
- эндокринная патология (недостаточная выработка гормона роста, сахарный диабет, гипотиреоз).
У женщин причиной повышения холестерина в крови по сравнению с нормой может стать беременность. Об этом должен знать каждый, кто планирует забеременеть после 40 лет.
Пониженные показатели липидов наблюдаются при:
- голод, истощение;
- обширные ожоги;
- тяжелые инфекции (лечится у инфекциониста);
- сепсис;
- злокачественные опухоли печени (диагностируются и проходят лечение у онколога);
- некоторые виды анемий;
- хроническое заболевание легких;
- ревматоидный артрит;
- гипертиреоз.
Низкий уровень липидов в крови также встречается у тех, кто увлекается вегетарианством или принимает такие препараты, как неомицин, тироксин, кетоконазол, интерферон, эстроген.
Факторы риска: почему уровень холестерола растет
Факторы, приводящие к повышению холестерина у мужчин и женщин, делятся на поддающиеся изменению и немодифицируемые. То есть можно изменить вредные привычки, пищевые привычки, вес, артериальное давление, уровень сахара в крови. И те, которые нельзя изменить: генетика, возраст, пол.
Самый простой и логичный способ попытаться скорректировать уровень холестерина, изменив свои привычки в еде, — это отказаться от:
- продукты, содержащие чистый холестерин;
- продукты, содержащие трансжиры;
- продукты, богатые насыщенными жирами.
Людям с избыточным весом нужно худеть. Также он может решить проблемы, связанные с уровнем сахара в крови, артериальным давлением. То есть факторы, которые не только влияют на уровень холестерина, но опасны сами по себе.
На высокий уровень холестерина в крови влияют такие трудно поддающиеся лечению заболевания, как:
- сахарный диабет, некоторые заболевания печени, почек;
- поликистоз яичников;
- дисфункция щитовидной железы, гормональная дисфункция (у женщин).
На данный момент уровень «хорошего» и «плохого» холестерина снижают также лекарственные препараты: кортикостероиды, прогестины, стероиды. Но у этого метода есть ряд побочных эффектов и недостатков, и врачи стараются сразу не назначать лекарства, особенно если имеют дело с относительно молодыми людьми.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
В настоящее время да
При повышенном риске развития гиперхолестеринемии разумно ограничить продукты, содержащие насыщенные жиры (жирное мясо, масло, яйца, сыры), до физиологического минимума. Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие люди заменяют полиненасыщенные жиры насыщенными. Например, было показано, что жирные кислоты омега-6 снижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградном, кунжутном, арахисовом, кукурузном. Многие считают эти масла более полезными, чем подсолнечное. Фактически, более здоровой альтернативой является оливковое масло, которое помогает снизить холестерин и холестерин ЛПНП, не снижая «хорошие» ЛПВП. Такой же эффект имеют жирная морская рыба и оливки.
Как подготовиться к липидограмме
Сделать липидограмму может любой желающий, но к этой процедуре стоит подготовиться заранее, иначе показатели могут быть неточными. Если вы планируете пройти этот тест, в идеале вам не следует употреблять алкоголь в течение трех или хотя бы одного дня до посещения клиники.
Избегайте плотного ужина, состоящего из жареной, жирной или сладкой пищи накануне вечером. Старайтесь есть рано, не позднее 20:00. Утром — без кофе, чая, минеральной воды, фруктовых соков и других сладких напитков — можно пить только простую воду.
Если вы принимаете лекарства или биологически активные вещества, посоветуйтесь со своим врачом, можете ли вы их использовать перед анализом, иначе они могут исказить данные.
Когда начинать следить за холестерином?
Профилактика никогда не бывает слишком ранней. Лучше всего привыкать к заботе о своем здоровье с юных лет, чтобы оно преподнесло вам меньше неприятных сюрпризов. Особенно важно уделять внимание своему здоровью после 40 лет, это касается как мужчин, так и женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это связано с гормональным фоном. У женщин детородного возраста в организме больше «хорошего» холестерина, тогда как у мужчин преобладание может тяготеть к «плохому». После менопаузы уровень «плохого» холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что атеросклерозом страдают в основном люди зрелого и пожилого возраста, то теперь заболевание диагностируется у более молодых пациентов, то разумно начинать проверку уровня холестерина в возрасте 30-35 лет. Если анализ показывает, что все в норме, повторную проверку можно провести через 3-4 года, но если уровень холестерина повышен или имеется генетическая предрасположенность к развитию болезней сердца и сосудов, то уровень холестерина он должен проверяться чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не превышает нормы, но они также могут оказаться в группе риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребенок будет стоять на учете у детского кардиолога с раннего возраста. Тест на холестерин нужно делать в возрасте двух лет, а затем периодически повторять.
Норма холестерина у женщин
Для здоровой взрослой женщины нормальными являются значения от 3,6 до 5,2 ммоль / л. Если показания колеблются от 5,2 до 6,19 ммоль / л, холестерин считается умеренно повышенным. Это еще не патология, но пора задуматься о своем питании и образе жизни. Показания выше 6,19 ммоль / литр указывают на то, что лечение следует начинать немедленно.
Норма плохого холестерина или холестерина ЛПНП — не выше 3,5 ммоль / л. Если концентрация этого соединения превышает 4,0 ммоль / л, то можно говорить о повышенном холестерине. Здоровый холестерин должен составлять от 0,9 до 1,9 ммоль / л. Если он меньше 0,78 ммоль / л, такое состояние считается опасным для здоровья пациента.
Правила для разных возрастных групп следующие:
Миф №8. До 40 лет анализы на холестерин можно не делать
Не совсем
проверять уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет. Сидячий образ жизни, нездоровые перекусы, пристрастие к курению, алкоголь, губительно влияющий на печень, могут привести к повышению уровня холестерина. Важно понимать, что гиперхолестеринемия, уровень выше 5,2 ммоль / л, в четыре раза увеличивает риск развития атеросклероза, ишемической болезни сердца и артериальной гипертензии.
Чтобы пройти тест и узнать, в норме ли показатели липидов, в СИТИЛАБ можно выполнить сложные тестовые профили:
99-20-022 — Пониженный липидный профиль
В профиль входят:
- Холестерин.
- Триглицериды.
- Холестерин ЛПВП.
- Холестерин ЛПНП (прямое определение).
- Индекс атерогенности.
99-20-021 — Липидное состояние
рекомендуется всем, но особенно тем, у кого избыточный вес.
Профиль включает 8 показателей, включая общий холестерин, ЛПВП, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и В и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
Холестерин: хороший, плохой, общий
О том, что если уровень холестерина выше нормы — вредно, говорят очень часто и активно. Поэтому у многих складывается впечатление, что чем ниже уровень холестерина, тем лучше. Но для того, чтобы все системы организма работали нормально, это вещество очень важно. Важно, чтобы холестерин человека оставался нормальным на протяжении всей жизни.
принято выделять так называемый плохой и хороший холестерин. Низкий (плохой) холестерин — это то, что накапливается на стенках внутри сосудов и образует бляшки. Он имеет низкую или очень низкую плотность, сочетается с особым типом белка: апопротеинами. В результате образуются комплексы жир-белок ЛПОНП. Угрожающее здоровью состояние обнаруживается в том случае, если уровень ЛПНП увеличивается.
ЛПОНП — что это? Курс этого показателя и всю необходимую информацию можно получить у специалиста.
Теперь норма ЛПНП у мужчин и норма ЛПНП у женщин после 50 лет и в более молодом возрасте определяется тестами на холестерин и выражается разными лабораторными методами, единицы определения — мг / дл или ммоль / л. При определении ЛПНП необходимо понимать, какое это значение должен анализировать специалист и назначать соответствующее лечение, если холестерин ЛПНП повышен. Что это означает, зависит от показателей. Так, у здоровых людей этот показатель считается нормальным на уровне ниже 4 ммоль / л (160 мг / дл).
Бляшка холестерина в артерии
Если анализ крови показал, что холестерин высокий, что делать, нужно спросить у врача. Как правило, если значение такого холестерина повышается, это означает, что пациенту будет назначена диета или что это состояние нужно лечить лекарствами.
Вопрос о том, нужно ли принимать таблетки от холестерина, спорный. Следует учитывать, что статины не устраняют причины повышения холестерина. Это сахарный диабет, плохая подвижность и ожирение. Статины только подавляют выработку этого вещества в организме, но в то же время вызывают многочисленные побочные эффекты. Кардиологи иногда заявляют, что употребление статинов более опасно для организма, чем высокий уровень холестерина.
- У людей с ишемической болезнью сердца, стенокардией, инсультом или инфарктом миокарда уровень холестерина должен быть менее 2,5 ммоль / л или 100 мг / дл.
- Те, кто не страдает сердечными заболеваниями, но в то же время имеет более двух факторов риска, должны поддерживать xn на уровне 3,3 ммоль / л или ниже 130 мг / дл.
Плохому холестерину противодействует так называемый хороший холестерин — холестерин ЛПВП. Что такое холестерин липопротеинов высокой плотности? Это незаменимое вещество для организма, так как оно собирает плохой холестерин со стенок сосудов, после чего способствует его выведению в печень, где он разрушается. Многие задаются вопросом: если снижается уровень ЛПВП, что это значит? Следует учитывать, что это состояние опасно, так как атеросклероз развивается не только на фоне низкого холестерина высокой плотности, но и при низком уровне ЛПНП. Если холестерин ЛПВП высокий, что это значит, нужно спросить у специалиста.
Вот почему самый нежелательный вариант у взрослых — это когда уровень плохого xn увеличился, а уровень прибыли уменьшился. По статистике около 60% людей зрелого возраста имеют такое сочетание показателей. И чем раньше будут определены такие показатели и правильно проведено лечение, тем меньше риск развития опасных заболеваний.
Хороший холестерин, в отличие от плохого, вырабатывается только организмом, поэтому повысить его уровень с помощью определенных продуктов не получится.
Хороший уровень x-na у женщин немного выше, чем нормальный уровень холестерина ЛПВП у мужчин. Самая главная рекомендация, как повысить его уровень в крови: необходимо заниматься физическими нагрузками, во время которых увеличивается его выработка. Даже если вы каждый день будете выполнять обычные упражнения дома, это поможет не только повысить уровень холестерина ЛПВП, но и снизить уровень плохого холестерина, который попадает в организм с пищей.

Различия между хорошим и плохим холестерином
Если человек ел пищу, в которой очень высокое содержание холестерина, для активизации его выведения необходимо обеспечить активную работу мышц всех групп.
Поэтому тем, кто стремится восстановить норму ЛПНП и ЛПВП, необходимо:
- больше двигаться (особенно тем, кто перенес инфаркт, инсульт);
- упражняйтесь умеренно;
- практиковать повышенные физические нагрузки (при отсутствии противопоказаний).
Также вы можете повысить уровень хорошей x-na, приняв небольшую дозу алкоголя. Однако ни в коем случае не должно быть больше одного бокала сухого вина в день.
важно учитывать, что чрезмерная нагрузка грозит подавлением синтеза xn.
Чтобы правильно расшифровать анализ крови, следует учитывать, какая норма холестерина в крови у человека. Существует таблица норм холестерина у женщин по возрасту, из которой при необходимости можно узнать, какая норма холестерина у женщин после 50 лет, что считается нормой у женщин в молодом возрасте. В результате пациент может самостоятельно определить, высокий или низкий у него холестерин, и обратиться к врачу, который поможет выяснить причины низкого или высокого уровня холестерина. Именно врач определяет, каким должно быть лечение и диета.
- Норма уровня холестерина в крови для женщин и мужчин по ЛПВП при нормальном состоянии сердца и сосудов составляет более 1 ммоль / л или 39 мг / дл.
- У людей с ишемической болезнью сердца, перенесших инсульт или инфаркт, показатель должен быть равен 1-1,5 ммоль / л или 40-60 мг / дл.
В процессе анализа также определяется норма общего холестерина у женщин и мужчин, то есть как соотносится хорошая и плохая химия. Общий холестерин крови не должен превышать 5,2 ммоль / л или 200 мг / дл.
Если норма у молодых людей даже немного превышена, то это нужно считать патологией. Также существует таблица норм холестерина у мужчин по возрасту, по которой легко определить норму холестерина у мужчин, его показатели в разном возрасте. Из соответствующей таблицы можно узнать, какой уровень холестерина ЛПВП считается оптимальным
Однако, чтобы определить, является ли уровень у мужчин и женщин на самом деле нормальным по этому показателю, в первую очередь необходимо провести анализ крови, который позволяет узнать содержание общего x-na, а также содержание других показателей — сахар низкий или высокий и др.
Ведь даже при значительном превышении нормы общего холестерина определить особые симптомы или признаки такого состояния невозможно. То есть человек даже не осознает, что норма превышена и его сосуды закупорены или сужены, пока он не начнет замечать, что у него болит сердце или пока не произойдет инсульт или инфаркт .
Поэтому даже здоровому человеку любого возраста важно провести анализы и проверить, не превышен ли допустимый уровень холестерина. Кроме того, каждый человек должен не допускать повышения этих показателей, чтобы в будущем избежать развития атеросклероза и других серьезных недугов.
Другие исследования при повышенном холестерине
Если есть риск развития атеросклероза, они определяются не только в липопротеидах (норма в крови), но и в других важных показателях, в частности, в норме ИТП в крови у женщин и мужчин. ИТП — это протромбиновый индекс, один из важнейших факторов коагулограммы, исследования состояния свертывающей системы крови.
Однако в настоящее время в медицине существует более стабильный показатель: INR, который обозначает международный коэффициент нормализации. При повышенной скорости есть риск кровотечения. Если МНО увеличено, что это означает, подробно объяснит специалист.
Врач также может порекомендовать тесты на CT4 (свободный тироксин), который вырабатывается щитовидной железой. Этот гормон помогает снизить уровень холестерина в крови.
Определение HGB (гемоглобина) также важно, поскольку при высоком уровне холестерина значения гемоглобина могут быть очень высокими, и это увеличивает риск сердечного приступа, инсульта, тромбоза и т.д. Сколько гемоглобина должно быть в норме, можно спросить у специалиста.
Другие индикаторы и маркеры (HE4) и другие при необходимости определяют у людей с высоким уровнем холестерина.
Миф №5. Гиперхолестеринемия не лечится
Не совсем
Лечат гиперхолестеринемию, в том числе семейную гиперхолестеринемию. Для этого используются комплексные терапевтические методы. В первую очередь назначают статины, фибраты — специальные липидосодержащие препараты, снижающие количество холестерина в крови, тем самым снижая риск возможных осложнений при атеросклерозе. Из немедикаментозных методов для нормализации веса и профилактики ожирения используются диета и физические нагрузки, отказ от вредных привычек (алкоголь, курение).
Аполипопротеины
- Аполипопротеин А1 — это белок, который играет определенную роль в метаболизме липидов, а также является основным белковым компонентом ЛПВП. Он активирует ферменты, которые выводят холестерин из тканей в частицы ЛПВП и позволяют им распознаваться рецепторами печени, а также связываться с этими рецепторами. Концентрация аполипопротеина A1 может быть измерена напрямую и имеет тенденцию к снижению и увеличению с уровнем ЛПВП.
- Аполипопротеин B является основным белком всех липопротеинов, кроме ЛПВП. Он отражает опасность развития атеросклеротического поражения и является его маркером. Кроме того, аполипопротеин B играет важную роль в распознавании и связывании ЛПНП специальными рецепторами, расположенными на мембранах почти всех клеток организма, помимо эритроцитов и клеток нервной системы.
Кому необходимо контролировать содержание холестерина
Если человек здоров, у него нет негативных симптомов, ему не нужно думать о состоянии сосудов или проверять, наблюдается ли в организме нормальный уровень x-na. Именно поэтому пациенты часто сначала даже не подозревают о повышении уровня этого вещества.
Особенно тщательно и регулярно измерять этот показатель необходимо тем, у кого гипертония, у кого есть проблемы с сердцем и сосудами. Кроме того, показания для планового тестирования классифицируются следующим образом:
- курильщики;
- страдающим гипертонией;
- люди с избыточным весом;
- пациенты с нарушениями сердечно-сосудистой системы;
- тем, кто предпочитает малоподвижный образ жизни;
- женщины после менопаузы ;
- мужчины старше 40 лет;
- взрослые люди.
Тем, кому необходимо сдать анализ крови на холестерин, следует узнать у соответствующих специалистов, как делать анализ на холестерин. Формула крови, в том числе содержание холестерина, определяется биохимическим анализом крови. Как сдать кровь на холестерин? Такой анализ проводят в любой клинике, для этого из локтевой вены берут около 5 мл крови. Тем, кто интересуется, как правильно сдать кровь, стоит учесть, что до того, как будет произведено определение этих показателей, пациенту не следует есть полдня. Также в период, предшествующий сдаче крови, нельзя заниматься большими физическими нагрузками.
Также существует специальный тест для домашнего использования. Это простые в использовании одноразовые тест-полоски. Портативный анализатор используется людьми с сахарным диабетом и нарушением липидного обмена.
Весь ли холестерин одинаковый?
Холестерин находится в крови, но не растворяется в ней. По всему телу холестерин разносится липопротеинами. Молекулы липопротеинов высокой плотности (ЛПВП) перемещают холестерин из артерий в печень. Впоследствии этот холестерин выводится из организма и не оседает на стенках сосудов. Этот холестерин считается «хорошим», потому что он не только не увеличивает, но и снижает риск развития сердечно-сосудистых заболеваний.
Другой тип холестерина переносится молекулами липопротеинов низкой плотности (ЛПНП) из печени по всему телу. В периферических тканях холестерин постепенно оседает на стенках сосудов, в результате чего образуются атеросклеротические бляшки. Человеку важно следить и не допускать повышения уровня липопротеинов низкой плотности или «плохого» холестерина.
Еще одна форма липидов, которые обеспечивают организм энергией, но могут быть вредными в больших количествах, — это триглицериды. Они синтезируются печенью или попадают в организм вместе с пищей, затем переходят в кровь. Также нежелательно высокое содержание триглицеридов в крови, так как это может нарушить работу кровеносной системы.
Зачем уровень холестерина регулярно проверяется?
«Кровь на холестерин» берут не по прихоти врачей и не для того, чтобы привлечь побольше денег на анализ. ЛПНП — главный фактор риска развития сердечно-сосудистых заболеваний, угрожающих жизни.
При этом даже непомерно высокий холестерин у женщин после 50 в крови может никак не появляться годами, его можно обнаружить только по результатам анализов. И чем раньше это будет сделано, тем больше вероятность того, что удастся избежать закупорки коронарных сосудов или церебральных артерий. Это означает сердечные приступы и инсульты. Каковы основные причины смерти.
Коэффициент атерогенности
Числовое значение, отражающее степень нарушения метаболизма холестерина, например, показатель, отражающий баланс между уровнем атерогенных и антиатерогенных липидов. Коэффициент атерогенности определяется по специальной формуле.
Нормой считается, если показатель <3,0-3,5. Более высокие значения указывают на более высокий риск развития сердечно-сосудистых заболеваний.
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
В настоящее время да
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимален, занятия фитнесом помогут снизить показатели «плохого» холестерина. Например, было показано, что после трех недель занятий у женщин с сахарным диабетом II типа уровень липопротеидов низкой плотности (ЛПНП) снизился на 21%, а уровень триглицеридов — на 18%.
Однако не испытывайте физических нагрузок, если у вас диагностирована стенокардия, заболевание периферических артерий, высокий уровень «плохого» холестерина. В этом случае в первую очередь рекомендуется принять лекарства, а затем снова их пополнить.