- Последствия и осложнения инфаркта миокарда
- Какие препараты помогут укрепить сердце
- Схема развития инфарктов миокарда
- Механизм развития острого коронарного синдрома
- Ощущения
- Терапия
- Первая помощь: алгоритм действий
- Причины
- Чем опасна сердечная боль
- Общие сведения
- Что делать, когда появились симптомы
- Ранние последствия инфаркта миокарда 1
- Поздние последствия инфаркта
- Где прячется боль при инфаркте миокарда
- Профилактика для людей с заболеваниями сердца
- Типы и особенности
- Реабилитация: важный этап на пути к выздоровлению
- Патогенез
- Какие симптомы микроинфаркта испытывают мужчины
- Описание
- Инфаркт: симптомы и первые признаки
- Нервные признаки в состоянии при инфаркте
- Основные симптомы начавшегося инфаркта миокарда
- Как действовать при подозрении на мелкоочаговый инфаркт
- Когда нужно обратиться за помощью
- Диагностика и лечение в CBCP
- Какие симптомы при инфаркте бывают у женщин
- К каким осложнениям приводит микроинфаркт
- Периоды (стадии) инфаркта миокарда
- Симптомы при других заболеваниях
- Прогноз после перенесенных инфарктов
- Классификация
Последствия и осложнения инфаркта миокарда
Острый инфаркт миокарда — одно из самых опасных сердечно-сосудистых заболеваний. Достижения современной медицины за последние десятилетия значительно улучшили ее лечение и повысили вероятность благоприятного исхода. Тем не менее, если вы перенесли инфаркт миокарда (ИМ), это может иметь последствия.
Какие препараты помогут укрепить сердце
Чаще всего с профилактической целью назначают витаминно-минеральные комплексы. Им не удастся избавиться от наследственной предрасположенности или вылечить имеющееся заболевание. Но использование этих средств помогает сердцу бороться с надвигающимися проблемами.
Полезные для сердца витамины:
- С — укрепляет миокард, препятствует отложению холестерина на стенках сосудов.
- А — улучшает обмен веществ, препятствует развитию атеросклероза.
- А — защищает ткани от повреждений, регулярное поступление его в организм снижает риск ишемической болезни сердца и инсульта на 30%.
- Р — укрепляет сосуды.
- В2 — необходим для формирования сердечной мышечной ткани.
- B9 — снижает риск сердечного приступа.
Эти вещества не только поддерживают орган, но и укрепляют здоровье в целом: улучшают состояние волос, кожи, повышают работоспособность и положительно влияют на память. Помимо витаминов для укрепления сердца полезны микроэлементы:
- Магний — улучшает обмен веществ в миокарде, препятствует образованию тромбов.
- Кальций — укрепляет сосуды, нормализует работу сердечной мышцы, но для усвоения кальция не забывайте и о витамине D.
- Калий — регулирует частоту сердечных сокращений, способствует полному сокращению миокарда.
Витаминно-минеральные комплексы, содержащие эти вещества, помогут укрепить кровеносные сосуды и сердце и уменьшить выраженность симптомов заболеваний.
По мнению ученых, большинства проблем с сердцем можно избежать, снизив некоторые факторы риска. Отказ от вредных привычек, таких как курение, злоупотребление алкоголем, нездоровое питание, поможет сердцу работать бесперебойно и оставаться здоровым на долгие годы.
Источники:
- ВОЗ, статья «Сердечно-сосудистые заболевания»
- PubMed, «Роль витаминов группы В в лечении сердечной недостаточности», Исследовательский центр Кинан при Институте знаний Ли Ка Шинг, больница Святого Михаила, Торонто, Онтарио, Канада
- PubMed, Витамин D и сердечная недостаточность, Отделение сердечно-сосудистой медицины, Медицинский центр Университета Вандербильта, США
- PubMed, «Сердечная боль в груди без явной ишемической болезни сердца», Центральная университетская больница Куопио, Финляндия
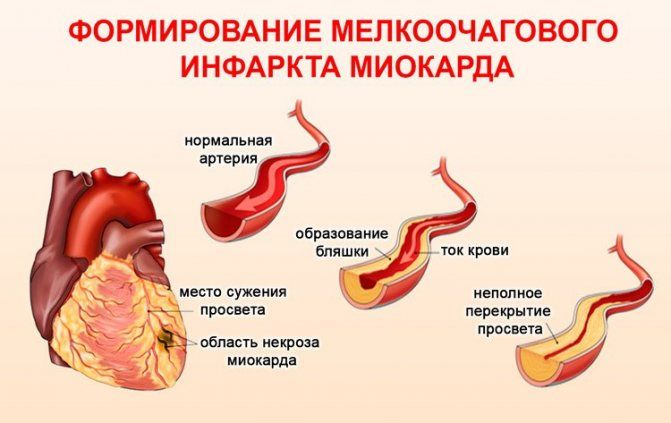
Схема развития инфарктов миокарда
Атеросклеротическая бляшка теряет целостность и разрушается. Его поверхность разъедена эрозией, что вызывает воспаление. Разрыв налета возможен при следующих обстоятельствах: повышенное артериальное давление, тяжелая и изнурительная физическая нагрузка, курение и т.д.
Образуется сгусток крови, который блокирует просвет коронарной артерии (тромбоз). Закупорка происходит из-за агрегации тромбоцитов. При разрыве мембраны внутри бляшки образуется тромб, и только после этого он выходит наружу, закрывая просвет коронарной артерии. Если закупорка происходит внезапно, развивается инфаркт миокарда с некротизацией всей толщины сердечной мышцы. Это одна из самых тяжелых форм заболевания из-за высокого риска летального исхода.
Резко сужается коронарная артерия. При самопроизвольном или фармакологическом растворении тромба и неполной закупорке артерии образуются слепые сердечные приступы.
Механизм развития острого коронарного синдрома
Инфаркт миокарда, который вместе с эпизодом нестабильной стенокардии входит в понятие острого коронарного синдрома, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, из-за острого нарушения кровоснабжения. В большинстве случаев это происходит из-за атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапной сильной болью за грудиной, учащенным сердцебиением, «холодным потом», бледностью кожи и рядом других симптомов 1 .
Целью лечения острого сердечного приступа является быстрое восстановление кровоснабжения. Однако даже после налаживания кровотока прекращать терапию нельзя, так как коронарный атеросклероз, ставший основой развития острого коронарного синдрома, носит хронический характер 1, 2 .
Ощущения
Основная проблема в том, что боль не проходит, даже если человек принимает обезболивающие. Сначала ощущается периодическая боль в пояснице, которая может отдаваться в левое плечо. Если казалось, что они исчезли без лечебных мероприятий и через короткое время снова вернулись, необходимо вызвать скорую помощь. Стадия рецидива характеризуется болью, не отпускающей пациента.

Терапия
Больного переводят в реанимационное отделение, где проводят комплексную терапию. При лечении инфаркта очень важна скорость реакции: чем раньше пациент прибудет в больницу и получит адекватную помощь, тем больше шансов на положительный исход и отсутствие или минимальное количество осложнений.
Врачи используют препараты, которые помогают растворять сгусток крови, болеутоляющие и лекарства для снижения артериального давления и уменьшения кровообращения. Кроме того, в рамках лечения необходимо добиться снижения частоты сердечных сокращений, что достигается приемом бета-адреноблокаторов.
Реабилитационный период после стационарного лечения не менее важен, чем сама терапия. Период восстановления длится до 6 месяцев. Пациенту могут быть назначены лекарства, которые необходимо принимать постоянно. Кроме того, для поддержания нормального состояния необходимо соблюдать диету, в частности, исключить из рациона жирную и жареную пищу, а также отказаться от курения и употребления алкоголя.
При соблюдении рекомендаций врача пациент может рассчитывать на долгую и полноценную жизнь.
Первая помощь: алгоритм действий
- Как только отмечаются первые признаки и симптомы инфаркта миокарда (и любого другого), пациенту следует ограничить двигательную активность и немедленно принять положение лежа или лежа. Ни в коем случае нельзя быть физически нагруженным — это создает еще большую нагрузку на сердце, а также есть риск потерять сознание и упасть, что приведет к еще большему ущербу.
- важно обеспечить кислородом, поэтому тесная одежда должна быть расстегнута, а окна открыты.
- Пострадавшему следует принять под язык таблетку нитроглицерина до полного впитывания (не более трех раз).
- Также рекомендуется принимать внутрь жевательный аспирин.
- Человек рядом с жертвой не должен оставлять ее одну. Последний остро нуждается в помощи и поддержке.
Стоит отметить, что после начала сердечного приступа первый час называют «золотым». И крайне важно, чтобы при этом прибыла бригада специалистов.

Причины
В 95% случаев инфаркт миокарда связан с закупоркой артерии тромбом. Причина недугов — недостаток кислорода и питательных веществ в сердечной мышце.
Подачи кислорода к сердечным клеткам хватает на 10 секунд. Следующие 30 секунд мышца остается жизнеспособной, после чего начинается патологический процесс. Через 3-6 часов от начала приступа сердечная мышца в поврежденном месте погибает. Если умер небольшой участок, инфаркт считается мелкоочаговым.
Клиническая картина заболевания разнообразна, что затрудняет диагностику, и специалистам может быть сложно подтвердить болезнь в короткие сроки.
Диагностика проводится по 3-м показателям:
- история болезни, болевые расстройства, характерные для сердечного приступа;
- показатели ЭКГ;
- результаты биохимического анализа крови.
Если у врача есть сомнения, он может назначить дальнейшие исследования, например, выявление очага поражения радиоизотопным методом.
Чем опасна сердечная боль
По статистике, каждый третий в мире умер от болезней сердца. Это связано с тем, что при патологиях сердца внезапно развиваются острые состояния и быстро приводят к летальному исходу. Гибель клеток миокарда после ухудшения или прекращения кровотока наступает всего за 20-40 минут.
Но даже если не принимать во внимание мрачные прогнозы, следует знать, что часто возникающие в сердце боли приводят к развитию в организме негативных процессов, например, хронической сердечной недостаточности. Заболевание возникает, когда сердце не может перекачивать и распределять кровь по телу в необходимых количествах. Со временем это приводит к одышке, отекам, чувству постоянной усталости и увеличению размера органа.
Общие сведения
Микроинфаркт в клинической практике обычно называется «мелкоочаговый инфаркт миокарда» или «инфаркт без Q-типа». Заболеваемость заболеванием в последнее время значительно возросла и составляет 50-70% всех некротических поражений сердечной мышцы. Это увеличение объясняется повышением качества диагностики, в основном за счет повсеместного измерения уровня биохимических маркеров разрыва кардиомиоцитов, а также повышением общей осведомленности населения о первых симптомах тревоги. Перечисленные факторы позволяют своевременно диагностировать патологию, начинать соответствующую терапию с небольшого участка поражения. Средний возраст пациентов — 65 лет, доля мужчин — 60%.
Микроинфаркт
Что делать, когда появились симптомы
Прежде всего, как можно скорее позвоните в службу экстренной помощи. Вы не можете позволить государству уйти само по себе. Чем раньше специалисты начнут лечение, тем меньше риск серьезных последствий и летального исхода.

Ранние последствия инфаркта миокарда 1
Начиная с первых часов после сердечного приступа и до 3-4 дней могут развиться первые последствия сердечного приступа, в том числе:
- острая левожелудочковая недостаточность, возникающая при снижении сократимости сердца. При его возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это серьезное осложнение острого коронарного синдрома, которое развивается из-за значительного ухудшения сократительной способности сердечной мышцы из-за обширного некроза;
- нарушения сердечного ритма и проводимости наблюдаются у 90% больных острым инфарктом миокарда.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК — возникновение или увеличение частоты приступов стенокардии в течение 24 часов и до 8 недель после развития инфаркта миокарда. 1
- перикардит — воспалительный процесс, развивающийся во внешней оболочке сердца, перикарде. Возникает на первый-третий день болезни и может проявляться болью в области сердца, которая меняется при изменении положения тела, повышении температуры тела 1 .
В 15-20% случаев инфаркта происходит истончение и отек сердечной стенки, чаще всего левого желудочка. Это состояние называется аневризмой сердца. Как правило, развивается при обширном поражении сердечной мышцы. К факторам, предрасполагающим к развитию аневризмы сердца, также можно отнести нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие 1 .
Особая группа — тромбоэмболические последствия, при которых просвет сосудов полностью или частично закупорен тромбами. Часто это происходит на фоне сопутствующего варикозного расширения вен, нарушения системы свертывания крови и длительного постельного режима 1 .
Из-за недостаточного кровоснабжения острый коронарный синдром может осложняться желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Также могут возникать психические расстройства: депрессия, психоз. Им способствует старость, сопутствующие заболевания нервной системы 1 .
Поздние последствия инфаркта
По окончании острого периода болезни могут развиться так называемые поздние последствия. К ним относятся осложнения, которые появляются через 10 дней после начала инфаркта миокарда и через 4, 5 после этого :
- постинфарктный синдром Дресслера возникает через 2-6 недель после начала инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (появление париетального тромба в полости сердца, на сердечных клапанах);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Его частота колеблется от 20 до 60% 4 .
Некоторые пациенты, перенесшие острый инфаркт миокарда, имеют высокий риск развития повторных осложнений ишемической болезни сердца и, что наиболее важно, повторного инфаркта миокарда, нестабильной стенокардии. Это связано с тем, что у пациентов с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, имеются бляшки и в других артериях. Они могут вызывать повторяющиеся эпизоды сердечно-сосудистых событий, вероятность которых очень высока 5 .
Где прячется боль при инфаркте миокарда
Боль при инфаркте миокарда локализуется в области грудной клетки, распространяясь преимущественно на левую сторону загрудинного пространства или закрепляясь в центральной зоне. Обращает на себя внимание и внешний вид больного: кожа бледная, влажная, видна синяя в области носогубного треугольника.
Инфаркт миокарда часто характеризуется распространением боли в левую или правую руку. Пациенты часто сообщают о дискомфорте в запястьях, очень похожем на те, которые стянуты наручниками. Боль может перейти в левую лопатку, распространиться на шею. Обилие таких мест часто затрудняет диагностику, чем более цикличны болевые симптомы, они волнообразно нарастают и исчезают, а потом все повторяется снова.
Иногда симптомы наблюдаются несколько дней, и люди не спешат с ними обращаться к врачу из-за того, что не подозревают о развитии признаков опасного заболевания. Есть еще один интересный симптом состояния сердечного приступа, когда галлюцинации появляются на фоне сильной острой боли.
Обращают на себя внимание атипичные формы заболевания, когда симптомы и первые признаки инфаркта проявляются не болью, а одышкой, чувством нехватки воздуха и нерегулярным сердцебиением. Острый инфаркт развивается, когда окончательно образуется очаг некротической ткани. В это время утихает боль, снижается давление, учащается пульс. Боль может сохраняться, если пораженный участок расширяется во время сердечного приступа.
Профилактика для людей с заболеваниями сердца
Людям с хроническими заболеваниями сердечно-сосудистой системы необходимо ежегодно проходить медицинское обследование, чтобы получить своевременную и адекватную медицинскую помощь.
В профилактических целях пациентам с ишемической болезнью сердца назначается оценка состояния коронарных артерий, в ходе которой будет выявлена степень сужения и локализация атеросклеротических бляшек. При необходимости сосуды расширяют изнутри с помощью ангиопластики. Другой метод — вживление металлического каркаса в артерию. Это предотвратит сокращение прохода.
Некоторым пациентам назначают аортокоронарное шунтирование. Во время операции в аорту пересаживаются дополнительные сосуды, которые окружают место сужения и создают дополнительные пути кровотока к сердцу.
Типы и особенности
Прежде всего, они зависят от пораженного органа и могут быть разделены на множество подтипов в зависимости от локализации поражения. В целом (без привязки к конкретной части тела) врачи различают:
- Белый (ишемический) — связан с закупоркой артерии (обычно сгустком крови или эмболом).
- С геморрагической каймой — причиной являются спазмы с последующим паралитическим расширением сосудов.
- Красный — появляется из-за закупорки артериальной сети и вен.
- Асептический некроз — обычно небольшой, рубцовый.

Если говорить о сердце, то здесь различают типы по его отделу:
- чаще всего диагностируется левый желудочек, особенно опасна гибель его передней стенки;
- справедливо — протекает максимально просто и выгодно с точки зрения прогнозов на восстановление;
- трансмуральный — поражается вся толщина среднего мышечного слоя и некроз часто распространяется на другие области сердца;
- субэпикардиальный — при нем нередко есть риск летального исхода, так как может произойти разрыв поврежденного сосуда и кровотечение в полость перикарда.

Реабилитация: важный этап на пути к выздоровлению
На самом деле, помимо медикаментозного лечения, он предусматривает более строгие меры по предотвращению основных признаков инфаркта миокарда:
- Специальный режим двигателя. Его пределы индивидуально связаны со стадиями некроза. Для пожилых людей он подбирается с особым вниманием. Не думайте, что можно быстро вернуться к физической форме. Если через несколько недель, преодолевая лестничный пролет, вы почувствуете одышку, слабость и учащенное сердцебиение, это хороший результат.
- Благотворно скажутся на организме танцы, плавание и езда на велосипеде.
- Диета. Подбирается еда, не отягощающая организм: нежирные кисломолочные продукты, овощи, фрукты, рыба, птица. Потребление соли ограничено.
- Изменения в образе жизни. Нет никаких сомнений в том, что вам придется отказаться от всех вредных привычек, поскольку они могут отрицать любое лечение. При ожирении, как было сказано выше, необходимо худеть по норме, установленной лечащим врачом.
Патогенез
Микроинфаркт, являясь некрозом сердечной мышцы, в основном связан с нарушением коронарного кровообращения из-за атеротромбоза. Он начинается с повреждения холестериновой бляшки, которое может быть вызвано, например, внезапным повышением артериального давления. Развитие местной воспалительной реакции усиливает привлечение лейкоцитов к пораженному участку. В свою очередь, они начинают вырабатывать специфические биологически активные вещества — медиаторы, обладающие свойством активировать свертывание и угнетать антикоагулянтную систему крови.
При повреждении интимы сосуда обнажаются волокна коллагена, которые стимулируют переход тромбоцитов в активную форму. В результате адгезии и агрегации клетки откладываются на стенке артерии с образованием тромба. Обычно этот процесс сопровождается спазмом гладкой мускулатуры сосуда. Окклюзия просвета происходит при значительном ухудшении кровоснабжения миокарда. Однако при микроинфаркте ишемия не достигает критических значений, некроз имеет небольшую площадь, не является трансмуральным и не влияет на проводящую систему сердца.
Какие симптомы микроинфаркта испытывают мужчины
Мужчины реже переносят микроинфаркт и обычно не переносят его на ногах. Первый признак — боль в груди, однако, в отличие от женщин, мужчины испытывают лучистую боль в животе. Возможно ощущение инородного тела в груди. У мужчин симптомы более выражены. Во время приступа у пациента может появиться холодный пот, повышенное беспокойство, цианоз губ и повышение температуры тела до 38 градусов.
Хотя риск мелкоочагового сердечного приступа у мужчин ниже, вероятность столкнуться с настоящим сердечным приступом выше у представителей сильного пола, поскольку им труднее переносить стресс.
Описание
Это состояние угрожает жизни любого человека. Инфаркт может быть в головном мозге и сопровождаться размягчением участков ткани мозга, селезенки, почек, кишечника. Для последних некроз, как правило, не опасен для жизни, но существенно влияет на его качество.
Чаще и с более серьезными последствиями он возникает в сердечной мышце. Почти сорок процентов смертей происходят в течение первых двадцати минут с момента возникновения, когда развиваются серьезные осложнения. Через 3-6 часов после критического нарушения кровотока участок сердечной мышцы, с которым соединялись сосуды, полностью отмирает.

Врачи выделяют несколько стадий развития. Они определяются по времени от начала некроза до его завершения:
- самая острая — длится менее двух часов;
- острый — до десяти дней;
- подострый — 10-45 дней;
- шрамы — от полутора до полугода.
Последнее означает, что наш организм столкнулся с проблемой, но его функционирование никогда не вернется на прежний уровень: изменения необратимы.

Инфаркт: симптомы и первые признаки
- Не всегда пациенты связывают симптомы инфаркта с проявлением данной патологии. Ощущения пациента зависят от периода его развития, в котором находится болезнь. Общие признаки сердечного приступа:
- сильное головокружение, чувство затрудненного дыхания, затрудненное дыхание;
- ощущение хронической усталости, холодного пота на теле;
- нерегулярное сердцебиение, выраженная аритмия;
- болезненные толчки в руках, предплечьях, плечах, паху, грудины;
- тошнота, неприятная тяжесть в животе, потеря сознания.
Первые признаки сердечного приступа не всегда очевидны, но они привлекают к себе внимание. Выделяют несколько периодов развития патологии:
- Стадия до сердечного приступа: первыми признаками здесь являются повышенная утомляемость, слабость, утомляемость, ощущение сдавливания и учащенное сердцебиение. Выраженной боли по-прежнему нет. У больного инфарктом миокарда синеют губы, ногти, пульс становится непостоянным и неровным. В это время увеличивается тяжесть заболевания, продолжительность периода варьируется от пары часов до месяца.
- Самая острая фаза сердечного приступа — боль. Пациент начинает чувствовать, как его грудь сжимают в тисках. Возникает ощущение жжения за грудиной, жгучий жар, пульсирующая боль. При развитии обширного инфаркта боли бывают сильными и продолжительными. У молодых пациентов наблюдается сильный и резкий пульс. Тупая боль, указывающая на инфаркт миокарда, чаще встречается у пациентов с сахарным диабетом. Продолжительность периода от получаса до 2-4 часов. Возможно проявление осложнений, несущих прямую угрозу жизни.
- Острая стадия при инфаркте миокарда — среди первых симптомов — окончательное формирование очага омертвевшей ткани, возникновение опасных для жизни состояний. Продолжительность периода 2-14 дней.
- Подострый период — омертвевшие участки замещаются соединительной тканью. Продолжительность стажировки 6-8 недель.
- Постинфарктный период — длится от двух до шести месяцев. За это время организм адаптируется к новым условиям.
При появлении признаков инфаркта заниматься самолечением нельзя, нужно срочно обратиться к врачу, пройти обследование и получить рекомендации специалистов.
Нервные признаки в состоянии при инфаркте
В этом процессе задействованы органы центральной нервной системы, которые дополняют картину типичными симптомами:
- снижение остроты зрения;
- тремор и онемение рук;
- стойкая мигрень;
- головокружение;
- паническая атака;
- нарушение чувствительности конечностей — парестезии (жжение, покалывание, мурашки по коже);
- бессонница;
- холодный десерт;
- и, как говорилось ранее, навязчивые идеи смерти.
Основные симптомы начавшегося инфаркта миокарда
О частых болях в области груди чаще всего сообщают мужчины и женщины старше 40 лет. Также для патологического процесса характерна артериальная гипертензия. Специалисты выделяют следующие симптомы:
- постоянная одышка даже при небольших физических нагрузках;
- неприятное ощущение давления за грудиной;
- приступы стенокардии;
- холодный пот или повышенное потоотделение;
- отек конечностей, особенно ног;
- нарушение памяти, отвлечение внимания;
- потеря ориентации в пространстве;
- сильная мышечная слабость.
При таких проявлениях следует немедленно обратиться к врачу.

Как действовать при подозрении на мелкоочаговый инфаркт
Первое, что нужно сделать, это вызвать скорую помощь. Первая помощь пациенту заключается в создании условий максимального комфорта для облегчения состояния.
Пациенту следует принять положение лежа или полулежа, чтобы обеспечить приток свежего воздуха в комнату (избегать сквозняков). Устраняет световые и звуковые раздражители. При необходимости снимите с пациента защитную одежду. Из лекарственных средств можно использовать нитроглицерин (растворяется под языком) или корвалол (30-40 капель).
Когда нужно обратиться за помощью
Минуты часто играют решающую роль в уходе за сердечными больными. Поэтому при возникновении острой невыносимой боли продолжительностью более 5 минут необходимо немедленно вызвать скорую помощь. Самостоятельное купирование приступа опасно для жизни. Единственный способ помочь себе до приезда кардиологов — принять нитроглицерин.
Регулярные колющие, болевые, тянущие болевые ощущения не требуют обязательной госпитализации. Но их появление — повод посетить кардиолога для установления причины и цели лечения.
Лекарства, необходимые для поддержания сердца, прописывает только врач. Самостоятельный прием любых лекарств не допускается, в неумелых руках они принесут гораздо больше вреда, чем пользы. Также без консультации врача нельзя принимать препараты для профилактики, их выбор зависит от возраста, состояния здоровья, имеющихся заболеваний.
Диагностика и лечение в CBCP
Центр патологии системы кровообращения предлагает пациентам широкие возможности для диагностики, лечения и реабилитации после сердечного приступа.
Вы заметили первые признаки сердечной недостаточности? Не ждите, пока они перерастут в тяжелую болезнь с плохим прогнозом. Пройдите диагностику CBCP на современном европейском оборудовании. Наши специалисты выявят малейшие изменения в сердечно-сосудистой системе и назначат лечение, которое максимально предотвратит развитие инфаркта миокарда.
Вам нужна профессиональная реабилитация после болезни? Предлагаем эффективные методики, основанные на нововведениях в кардиологии.
Какие симптомы при инфаркте бывают у женщин
Эта тема сейчас особенно остро стоит, потому что ее начали изучать не так давно. Было обнаружено, что почти все исследования этого заболевания проводились на образцах мужского пола (поскольку они чаще подвержены риску этого заболевания). И женские симптомы несколько иные.
Как правило, ему подвергаются женщины после 45 лет, особенно в условиях пониженной стрессоустойчивости и тяжелой работы. Для них звонок-будильник — это:
- одышка во время сна и даже храп;
- беспричинная тошнота и рвота;
- сильное кровотечение десен;
- частые позывы к мочеиспусканию на ночь;
- онемение частей тела;
- отек лица, рук и ног, свидетельствующий об изменении водного баланса;
- боль, отдающая в левый плечевой сустав;
- болезненные ощущения в области живота;
- частые мигрени;
- нарушение сердечного ритма.

К каким осложнениям приводит микроинфаркт
Если пациенту не была оказана своевременная медицинская помощь, может начаться острая сердечная недостаточность, нарушения сердечного ритма и кардиогенный шок. Однако самым ужасным последствием игнорирования мелкоочагового инфаркта миокарда является разрыв сердца. Осложнения требуют неотложной медицинской помощи.
Периоды (стадии) инфаркта миокарда
В некоторых случаях инфаркт миокарда развивается быстро и неожиданно. Однако существует несколько предварительных стадий заболевания (продолжительностью от 2-3 дней до нескольких месяцев), по которым опытный врач всегда определит степень опасности для пациента.
- Первый период называется фазой повреждения. Возникает острое нарушение сердечного кровообращения, которое фиксируется с помощью ЭКГ. На этом этапе появляются явные признаки инфаркта миокарда. В сердечной мышце образуется участок мертвой ткани. Чаще всего это происходит через 1-2 дня после начала сердечного приступа, хотя в некоторых случаях процесс занимает несколько недель. По данным ЭКГ врач делает прогноз развития ситуации.
- Второй период — острая фаза. Острый инфаркт миокарда может длиться от нескольких дней до 1-2 недель из-за того, что некоторые ткани отмирают, а некоторые восстанавливаются.
- Третий период — это подострая стадия, во время которой выделяется определенная область некроза в сердце, по размеру которой можно определить степень и характер сердечного приступа. Этот период может длиться несколько недель.
- Четвертый период — стадия рубца — может длиться несколько лет. Ткани сердца, подверженные повреждениям, постепенно покрываются рубцами. Сердечная мышца восстанавливает работу и адаптируется к новым условиям. В некоторых случаях рубец может исчезнуть.
Симптомы при других заболеваниях
Чаще всего дискомфорт в груди, который пациенты принимают за боль в сердце, возникает при межреберной невралгии и остеохондрозе. Эти патологии вызывают разного рода дискомфорт.
При межреберной невралгии болезненность обычно возникает в левой части грудной клетки, ее расположение четко определяет пациент. Боль носит жгучий, колющий, колющий характер, усиливается при движении и вдохе. В большинстве случаев невралгия характеризуется кратковременными болевыми ощущениями, которые стихают с изменением положения тела и устраняются ЛПС и миорелаксантами.
При остеохондрозе также ощущается дискомфорт в определенном месте. Также в этой же области пациент может ощущать онемение, покалывание, жжение. Иногда наблюдается усиление потоотделения, бледность или покраснение кожи.
Однако на практике специалистам также может быть сложно определить боль в сердце или невралгию, основываясь только на симптомах. Для уточнения диагноза назначают ЭКГ, УЗИ сердца и рентген.
Прогноз после перенесенных инфарктов
В случае сердечного приступа следует наблюдать у профильного специалиста. После болезни ситуация может осложниться аритмией сердца, острой сердечной недостаточностью, кардиогенным шоком, перикардитом, психическими расстройствами и другими патологиями. Медицинский работник может помочь снизить риск обострений после инфаркта миокарда.
Наша клиника обслуживает пациентов со всеми видами сердечных заболеваний, в том числе перенесших инфаркт головного мозга (ишемический инсульт). Именно эти осложнения при черепно-мозговой травме считаются одной из основных причин повышенной смертности во всем мире. Несмотря на это, наши врачи делают все возможное, чтобы поддерживать и улучшать качество жизни своих пациентов.
Классификация
Понятие микроинфаркт входит в общую номенклатуру инфаркта сердечной мышцы, это отдельная его разновидность. Соответствует характеристике «мелкий очаг», однако при морфологическом исследовании размер некроза без образования патологического зубца Q может быть сопоставим с теми случаями, в которых этот элемент ЭКГ наблюдался. Поэтому более важным признаком является наличие или отсутствие нарушений нормального движения сигнала по проводящей системе сердца. В настоящее время используется классификация патологии, в основе которой лежат причины и механизмы ее возникновения. Различают пять типов микроинфаркта:
- Первый тип. Спонтанный, связанный с ишемией на фоне нарушения нормального кровообращения по коронарным сосудам небольшого диаметра. Преобладающая причина — образование атеросклеротической бляшки с дальнейшими процессами ее деградации.
- Второй тип. Сердечный приступ, связанный с вторичными причинами ишемии миокарда. Провоцирующими факторами являются повышенная потребность кардиомиоцитов в кислороде, коронарный спазм, анемия, аритмия, чрезмерно низкое или повышенное артериальное давление.
- Третий тип. Внезапная сердечная смерть с подтвержденными признаками недостаточности кровообращения в сердечной мышце. Часто сочетается с блокадой левой ножки пучка Гиса.
- Четвертый тип. Микроинфаркт развивается после чрескожного коронарного вмешательства, причина — тромбоз коронарного стента.
- Пятый тип. Некроз миокарда является следствием аортокоронарного шунтирования.